1) l’IRM dans les stratégies de revascularisation
- L’IRM est l’examen de référence pour l’évaluation des lésions myocardiques dans les suites d’une revascularisation coronaire, reflétant la qualité de la reperfusion coronaire.
- En l’absence de lésions coronaires multiples, permet d’identifier le territoire et donc la lésion coupable.
- L’IRM permet de guider les stades de revascularisation précoces ou plus tardifs en identifiant l’ischémie et la viabilité dans les cas suivants :
- SCA suspecté
- Ambigüité sur la lésion coupable (lésions pluritronculaires)
- STEMI de présentation tardive
- Le succès post-procédural (via l’identification d’hémorragie intramyocardique et d’obstruction microvasculaire qui sont des prédicteurs indépendant de mortalité).
2) Stratification pronostique personnalisée après infarctus
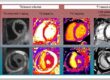
- Idée centrale : la FEVG et notamment le strain global post-IDM demeurent un déterminant majeur du pronostic, mais l’IRM permet d’affiner le risque en décrivant finement la lésion :
- Détecter l’infarctus avec précision
- Une détection précise de l’infarctus est essentielle car elle conditionne la stratification pronostique et l’interprétation clinique (lésion parfois de très petite taille).
- Quantifier l’étendue et la transmuralité
- L’IRM précise :
- l’étendue de la nécrose,
- la transmuralité, paramètre prédictif de la récupération fonctionnelle (plus la transmuralité est importante, plus la probabilité de récupération est réduite).
- Marqueurs de gravité spécifiques
- Atteinte des muscles papillaires : élément important, associé à un pronostic défavorable.
- Obstruction microvasculaire / “no-reflow” :
- associée à un plus mauvais pronostic que chez les patients sans OMV,
- non statique (évolutive dans le temps).
- L’hémorragie intramyocardique est décrite comme un composant majeur de l’OMV et semble être un meilleur discriminant, reflétant probablement les pires IDM.
- Rôle du “mapping”
- Les techniques de cartographie (mapping) prennent une place croissante pour décrire la composition et l’architecture tissulaire de l’infarctus, au-delà du seul rehaussement tardif, afin de mieux comprendre le substrat et le risque.
- L’IRM précise :
3) MINOCA : ischémique vs non ischémique, et place de l’IRM
- Définitions
- Il existe un flou sur la signification du terme « MINOCA » : peut être soit interprété comme un « diagnostic en cours » ou bien comme une « définition diagnostique finale ». Dans les dernières recommandations, on considère le terme comme correspondant à un diagnostic en cours.
- Évolution sémantique proposée par l’oratrice : privilégier “I pour injury” (lésion) plutôt que “I for infarction” (infarctus) tant que l’étiologie n’est pas clarifiée.
- Le terme comprend :
- micro-infarctus (parfois « punctiforme » emboligène),
- myocardite,
- Takotsubo.
- Apport clinique de l’IRM dans le MINOCA
- L’IRM est centrale car elle redresse fréquemment le diagnostic.
- Dans une étude rapportée (≈ 50 patients, Pr Chiara Bucciarelli), l’IRM :
- a modifié le diagnostic dans ~29 % des cas,
- en cas de bon diagnostic, a eu un impact thérapeutique dans ~12 % (ex. identification d’un thrombus et adaptation de la prise en charge)
- Pronostic et timing
- Le pronostic est influencé par :
- la localisation de la fibrose (antéro-septale comme le moins bon pronostic)
- et son évolution à 6 mois.
- Association présentation STEMI + myocardite : décrite comme la plus péjorative.
- Timing recommandé : IRM précoce, idéalement dans les 14 jours pour mieux discriminer les diagnostics, tout en évitant une réalisation “trop” immédiate dans certains cas de myocardite (où les signes peuvent nécessiter un délai pour s’exprimer pleinement), notamment en contexte de troponines élevées (> 211ng/L comme cut off).
- Le pronostic est influencé par :
- Dans une étude rapportée (≈ 50 patients, Pr Chiara Bucciarelli), l’IRM :
- L’IRM est centrale car elle redresse fréquemment le diagnostic.
Article rédigé par Sophie Ribeyrolles
Relecteur Anne Bernard